Nombreux sont les thérapeutes qui ne connaissent pas le dosage ni les mécanismes des anti douleurs que leur patients prennent.
Les patients sont également mal conseillés et mal guidés sur le mode de prise des médicaments : entre 60 et 70% d’entre eux ne suivent pas les indications de prescription ! (surmédication, sous médication, auto-médication ou non-observance).
Les thérapeutes manuels peuvent avoir un rôle pour leur expliquer l’intérêt de tel ou tel médicament qui leur a été prescrit et mieux les guider.
Voici un post de mon ami David Strul thérapeuthe manuel à Bruxelles qu’il m’a permis de reviser avec des compléments d’informations afin de vous aider à mieux guider vos patients sur les antalgiques classiques.
Ce billet est la retranscription (non exhaustive) du podcast de Physio matters avec Dave Baker disponible ici (n°42) : https://itunes.apple.com/be/podcast/the-physio-matters-podcast/id785762010?l=fr&mt=2&i=1000386149736
Sont présentés ci dessous les antalgiques classiques, leur mode d‘action, les indications, les effets secondaires, leurs points communs et leurs différences.
- LE PARACETAMOL :
- Il a un effet thérapeutique principal sur le système nerveux central : il se lie sur le récepteur TRPV1 (voir neurophysiologie au cabinet), qu’on retrouve principalement dans les cellules nerveuses
- Le TRPV1 est impliqué dans les sensations désagréables telles que l’envie de tousser, de se gratter, avoir froid, se sentir mal à l’aise …
- C’est entre autre parcequ’il a un effet si large qu’on peut le mélanger avec d’autres produits pour donner un effet adjuvant.
- Selon de nombreuses études, la dose minimale est de 500-600mg/jour et la dose maximale recommandée est de 4 x 1g/jour.
- Des dosages à peine plus élevés pourraient vite devenir toxiques (notamment quand ça n’a été que partiellement métabolisé dans le foie et cela crée une substance très toxique; c’est d’autant plus dangereux quand on le mélange avec l’alcool, ce qui arrive souvent quand on veut se débarrasser de la gueule de bois).
- Il a une durée de demi vie très court (1 à 2 heures) c’est pour cela que l’on doit en prendre plusieurs fois.
- Pour optimiser son efficacité on doit viser un état d’équilibre (steady state) dans le sang : c’est le dosage sain maximum qu’une personne peut prendre et qui est obtenu après 6 ou 7 prises à interval régulier. C’est à dire 3-4 prises par jour pendant 2 jours permet d’avoir un effet thérapeutique maximum.
Pour cette raison, il est très important de ne pas essayer une pillule et de passer à un autre médicament si le premier n’a pas tout de suite fonctionné!
- LA CODÉINE ET LE TRAMADOL
En quoi sont-ils différents du paracetamol et comment gérer leurs effets secondaires?
- Leur effet analgésique est bénin mais une fois qu’ils sont métabolisés dans le foie, ils sont transformés en un puissant opioïde !
- Si on n’est pas muni des bonnes enzymes, on ne pourra pas métaboliser correctement ces substances.
- 10-15% de la population n’a pas les enzymes adéquates pour métaboliser le tramadol
- 5% de la population vont métaboliser ces substances très agressivement, ce qui provoque de plus grands effets secondaires.
- Pour les effets secondaires, le principal est la constipation chez la personne âgée ; on va donc essayer de donner des conseils généraux : rester en mouvement, manger des produits frais, bonne hydratation…
- LES AINS (DICLOFENAC, IBUROFEN ET NAPROXEN)
Ils inhibent l’enzyme cox-1 plus qu’ils n’inhibent cox-2.
Cela entraine un effet secondaire majeur : il bloquent la production des prostaglandines impliquées dans la production de muccus protecteur de l’estomac, il y a donc un risque de traumatismes gastriques et ulcères !!
On a développé des produits plus ciblés pour cox-2, mais cela a augmenté l’incidence des problèmes cardiovasculaires.
Une revue systèmatique a même conclu que des hautes doses de diclofenac pouvaient provoquer des problèmes cardiovasculaires majeures et que le Naproxen était bien plus sécure.
Le choix de l’AINS se fera donc en fonction des risques encourus (personne jeune susceptible de développer un ulcère, ou personne âgée).
Le Naproxen a un effet central, en plus de son effet anti-inflammatoire.
Le souci avec les AINS est qu’il perturbe l’inflammation qui est le début de notre guérison. Il n’est pour l’instant pas possible de dissocier inflammation et guérison.
Il y a une grande mode depuis un bon moment : c’est de prendre des AINS en profilaxie pour améliorer ses performances chez des sportifs asymptomatiques.
Le gros problème est que ces personnes se rendent plus vulnérables alors qu’elles tentent de se protéger d’éventuelles blessures.
De plus, des effets secondaires peuvent être délétaires pour les reins! (Stewart warden, prophylactic use of NSAIDs by athletes : a risk/benefit assessment (bjsm, 2010).)
Dans le cas des traumatismes loco-régionaux, l’utilisation des AINS locaux (en crème) est tout aussi efficace que l’utilisation des AINS par voie orale. Donc dans les cas d’entorse il est préférable d’utiliser des crèmes car il n’y pas les effets indésirables gastriques ou cardiaques (Massey et al 2014)
- EFFICACITÉ COMPARÉE :
- Le paracetamol, les AINS et la codéine sont tous les 3 très efficaces pour atténuer des douleurs légères, voire modérées.
- Number Needed to Treat (NTT : c’est le nombre de patients qu’il faut traiter pour constater l’efficacité d’un médicament sur 1 patient comparé à un placebo).
- Pour les AINS, il est de 2 à 2.5 pour réduire les douleurs de moitié (c’est à dire qu’il fonctionne chez 1 patient sur 2 pour que la douleur diminue de moitié);
- Le Paracetamol peut être utilisé pour augmenter les effets d’autres substances à courts et à longs termes :
- la prise de 500 mg pour diminuer les douleurs aigües post chirurgicale de moitié montre un NTT de 3,5 (2,7 :4,8)
- L’addition de codeine (60mg) améliore le NTT à 3 mais provoque des somnolence et vertiges.
NTT en fonction du dosage du paracetamol pour diminuer les douleurs aigües post chirurgicales de moitié (Barden et al 2002)
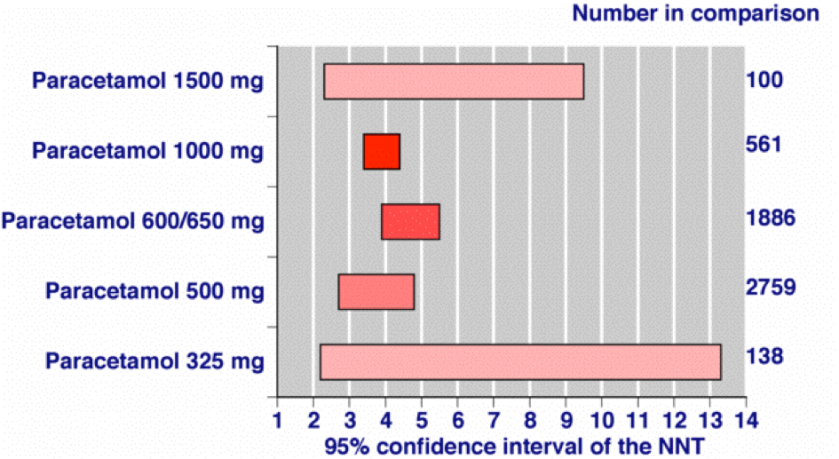
- Le tramadol n’est pas du tout recommandé pour des douleurs aigües (NNT = 5, c’est à dire qu’il fonctionne chez 1 patient sur 5). Il est aussi et surtout utilisé pour son effet antipsychotique qui peut avoir son intérêt dans les douleurs chroniques.
- Codeine : NNT = 3 en aigüe (un peu moins bon que les AINS) et pourrait être plus intéressant pour des douleurs sub-aigües ou chroniques
- LES EXCUSES POUR NE PAS SUIVRE LE TRAITEMENT PRESCRIT

5.1 « Je ne veux pas masquer la douleur » :
Tout est une question de contexte.
En aigü : On doit expliquer aux patients que le but est généralement de réduire leur douleur pour qu’ils continuent à être en mouvement. Car le mouvement permet une meilleure guérison.
En expliquant au patient les doses minimales pour avoir un effet thérapeutique, on peut leur faire comprendre qu’on ne veut pas les bourrer de médicaments et les rassurer.
Dans le cas de certaines atteintes nerveuses (neuropathiques), il peut exister une « mise en mémoire de la douleur » par des modifications d’expression des gênes dans les cellules du système nerveux central, donc le temps de la guérison du tissu nerveux, la médication est indiquée (reférer dans ce cas à un neurologue).
Ainsi les patients prendront une décision basée sur les bonnes informations mais cela reste leur choix en définitive.
En chronique : le patient pense que les douleurs sont signes de dégâts tissulaires et qu’il ne faut pas les masquer.
Cela permet d’ouvrir la porte sur les discussions des mécanismes de la douleur, que douleur ≠ dommage tissulaire (voir le post sur la douleur n’est pas synonyme de nociception).
Que le traitement proposé leur permet de diminuer l’alarme afin de leur permettre de mieux bouger et retrouver un fonctionnement optimal.
Ce qui permet de donner des objectifs à terme et revoir leur prise de médicament si ceux-ci ne sont pas atteints (alliance thérapeutique)
5.2 « j’ai peur des effets secondaires potentiels » :
Le patient peut ressentir des effets secondaires lors du passage d’un médicament à un autre : le patient ne s’en rend souvent pas compte, mais les effets des 2 substances entrent en conflit du fait qu’une substance n’a pas encore quitté le corps.
Pour rappel, les principaux effets secondaires (pour une prise normale) sont des troubles gastriques et cardiovasculaires. Dans ces cas, il faut rappeler les bases : encourager une bonne alimentation et encourager l’activité physique, sous n’importe quelle forme.
Dans le cadre de la douleur chronique, les anti douleurs et les opioides ne vont pouvoir diminuer les douleurs que de 20-30% .
Nous devons communiquer avec le patient afin de s’assurer qu’il sache à quoi s’attendre et ainsi, évaluer avec lui les risques et bénéfices d’un traitement médicamenteux.
5.3 « j’ai peur de développer une addiction » :
Seulement 2-3% des patients prenant des opioides deviennent vraiment addict et ce sont des aspects comportementaux.
Encore une fois, c’est une question de contexte.Il est normal qu’on puisse se sentir « moite » après avoir arrêté l’usage des opioides et il faut rassurer les patients sur cette réponse physiologique naturelle et qui n’est pas du tout le signe d une dépendance.
Quelques références supplémentaires :
RA Moore, S Collins, D Carroll, HJ McQuay. Paracetamol with and without codeine in acute pain: a quantitative systematic review. Pain 1997 70:193-201.
RA Moore, SL Collins, D Carroll, HJ McQuay, J Edwards. Single dose paracetamol (acetaminophen), with and without codeine, for postoperative pain. The Cochrane Library, Update Software, Oxford 2000.
J Barden, JE Edwards, RA Moore, SL Collins, HJ McQuay. Single dose paracetamol (acetaminophen) for postoperative pain. The Cochrane Library, Update Software, Oxford 2002.
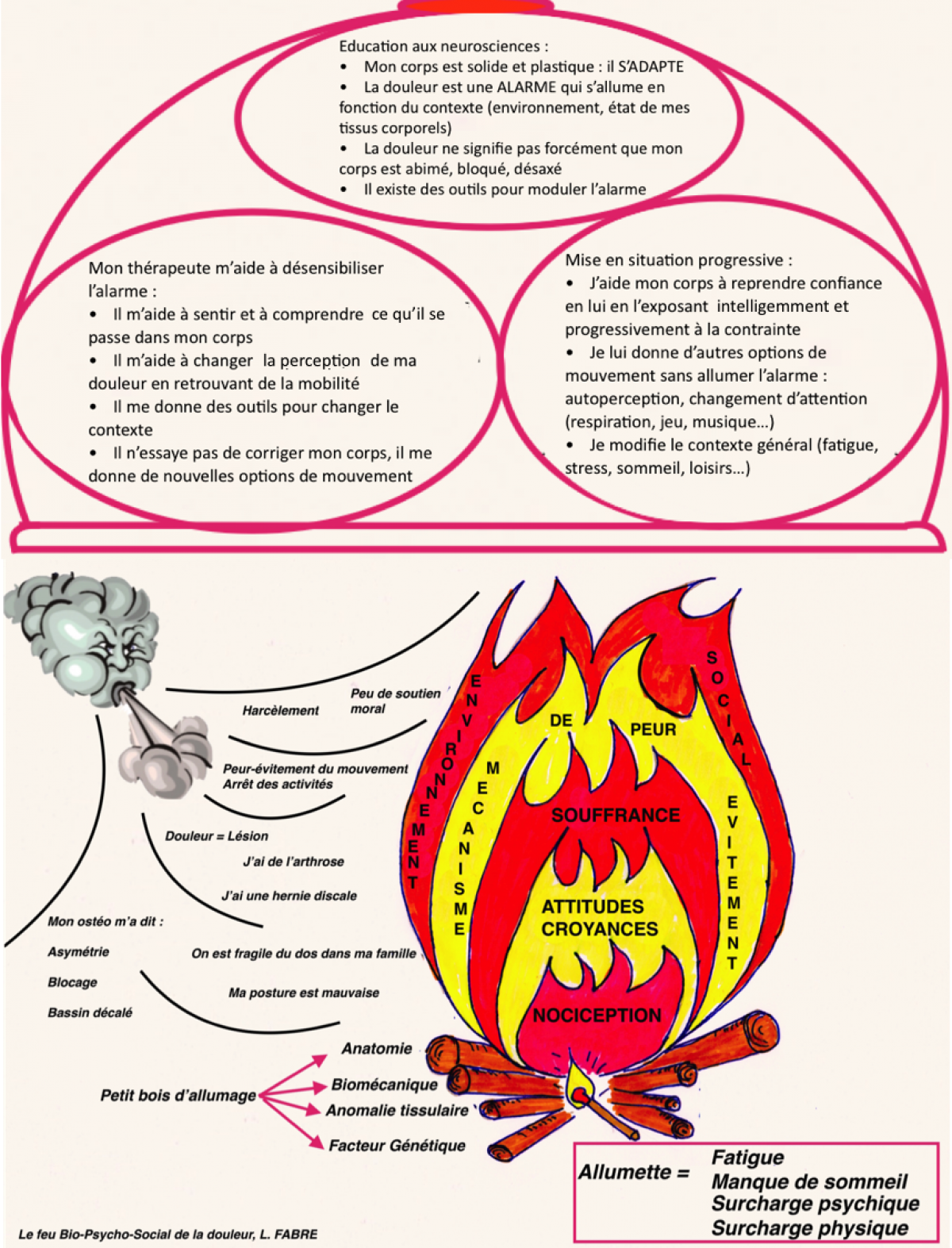







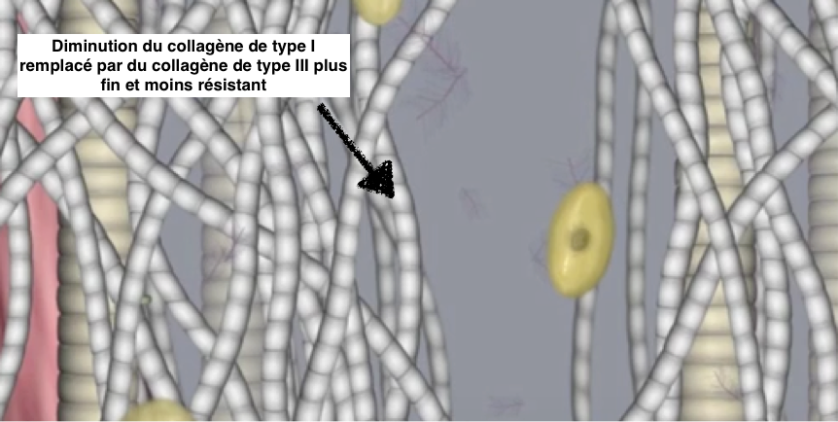



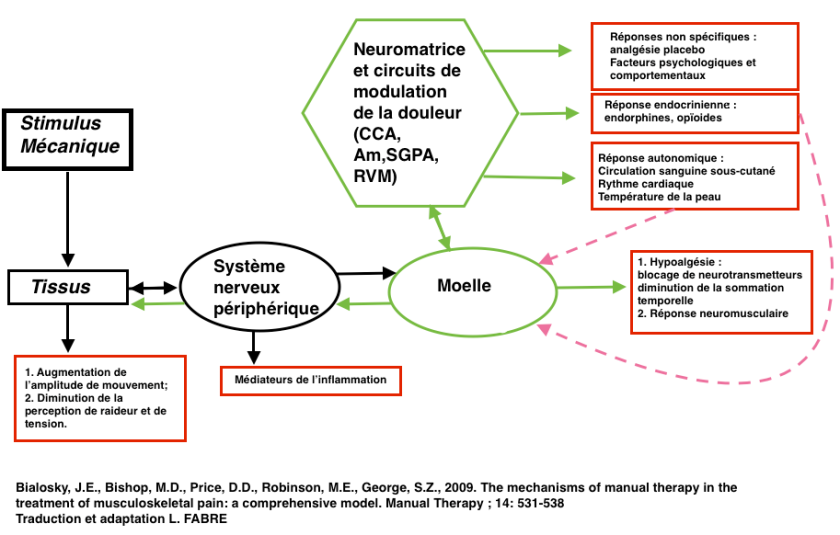
 Voici en conclusion les mots de Louis Gifford :
Voici en conclusion les mots de Louis Gifford :
 La moëlle épinière fait partie intégrante du système nerveux central. Elle peut être considérée de façon simple comme la « queue du cerveau » qui descend dans le corps.
La moëlle épinière fait partie intégrante du système nerveux central. Elle peut être considérée de façon simple comme la « queue du cerveau » qui descend dans le corps.
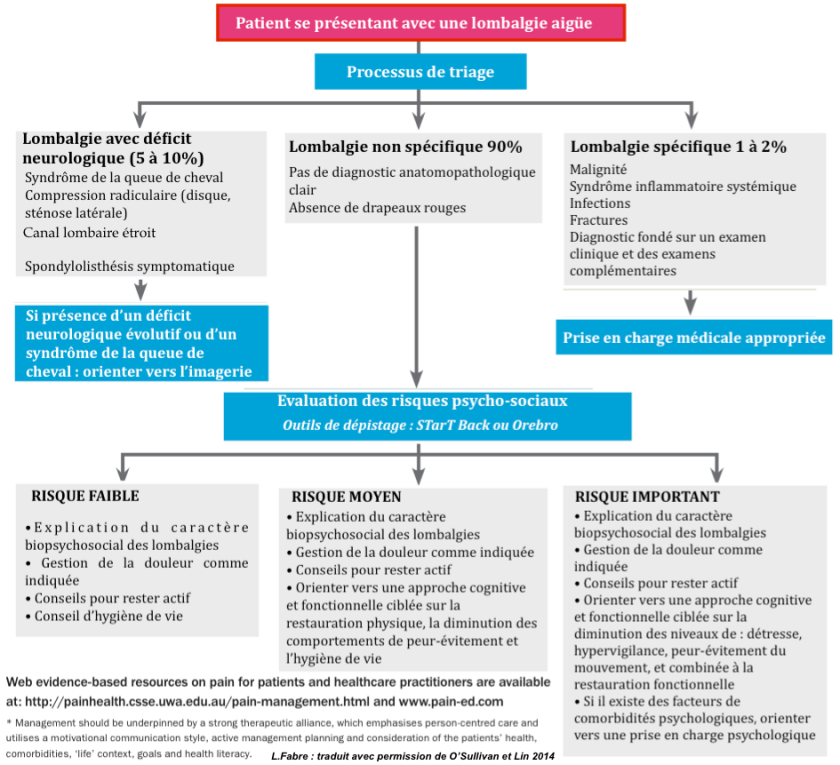
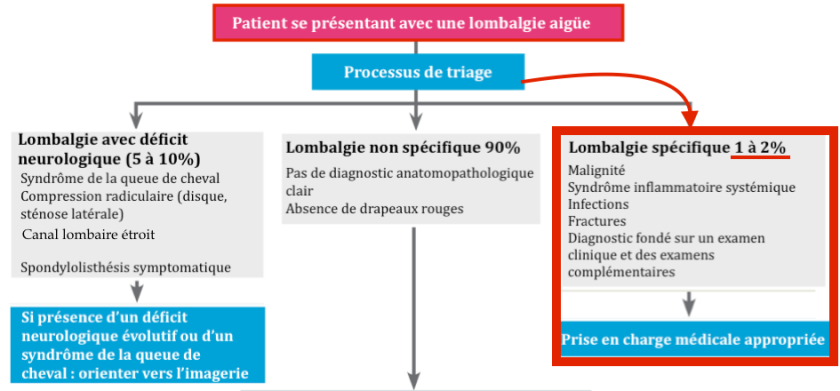
 La première démarche consiste à écarter les drapeaux rouges qui éliminent les lombalgies spécifiques : celles qui sont dues à une pathologie sérieuse systémique (tumeur, infection, syndrôme inflammatoire systémique, fracture…) .
La première démarche consiste à écarter les drapeaux rouges qui éliminent les lombalgies spécifiques : celles qui sont dues à une pathologie sérieuse systémique (tumeur, infection, syndrôme inflammatoire systémique, fracture…) .