La douleur de Descartes à la Neuromatrice
Histoire, modèles et perspectives

Ce premier chapitre expose les différents modèles actuels de compréhension et de prise en charge de la douleur, et les replace dans un contexte historique d’apparition des différentes théories et découvertes scientifiques.
- UN PEU D’HISTOIRE D’ABORD
L’histoire de la douleur a évolué avec celle de l’humanité depuis la préhistoire. Il y a un véritable intérêt anthropologique de l’étude de l’histoire de la douleur afin de comprendre la relation que nous entretenons avec celle-ci, et comment nous réagissons aujourd’hui face à la douleur en fonction de nos attitudes, nos croyances, nos comportements, notre trame sociale et culturelle (Le Breton 1995).
Ceci étant, afin de cibler la compréhension des théories et modèles actuels, nous débutons le rappel historique au 17°siècle, car ceux-ci (modèle biomédical et modèle biopsychosocial) se sont construits essentiellement, à partir de cette période de changement de paradigme.
La main mise de la religion sur la science disparait, entre autre, grâce à Réné Descartes (1596-1650). Dans son « Discours de la méthode « , le « Je pense donc Je suis » pose la dualité corps-esprit. Il permet de dire à l’église, occupez vous de l’esprit et nous scientifiques, nous nous occuperons du corps : cela permis de rattraper les siècles de retard en terme de recherche scientifique.
La mode en neuroscience est de lui jeter l’anathème, à tord, en disant que par cette vision dualiste il est à l’origine du modèle de causalité linaire blessure = douleur.
En fait Descartes n’était probablement pas si dualiste que cela, dans son « Traité de l’Homme », il s’essaye à la démonstration de l’interelation entre le corps et l’âme par l’intermédiaire des « esprits animaux » :
« Ces hommes seront composés, comme nous, d’une Âme et d’un Corps. Et il faut que je vous décrive, premièrement, le corps à part, puis après l’âme aussi à part; et enfin, que je vous montre comment ces deux natures doivent être jointes et unies, pour composer des hommes qui nous ressemblent.»
Au cours de sa démontration sa vision de la douleur pose l’hypothèse d’un système sensoriel de la douleur en situant la convergence des informations dans la glande pinéale.

De ce schéma les penseurs neuroscientifiques ont attribué la paternité à Descartes, de la vision dualiste mécaniste, qui présente l’ébauche d’un système d’alarme dans lequel la clochette (située dans le cerveau), une fois qu’elle est activée, enclenche une réaction de défense.
Ce modèle, qui sépare le système sensoriel somatique des fonctions corticales supérieures, est effectivement à la base de la théorie de la spécificité, et influence encore les soignants aujourd’hui qui suivent le modèle biomédical de la douleur (la douleur est due à une cause).
Spinoza (1632-1677), cartésien de formation, avait compris donc cette relation corps-esprit et dans son livre l' »Ethique », il propose l’immanentisme qui désigne une relation entre trois attributs indissociables : le corps, l’esprit et le monde, qui font partie d’une seule et même substance, s’exprimant de façon différente.
Les recherches expérimentales en neuroscience donnent aujourd’hui raison à ce cadre de pensée rationnel cartésien (relation corps-esprit) pimpé par Spinoza (relation corps-esprit-monde). Ces recherches ont, entre autre, permis de fournir à ce jour des modèles de compréhension de la douleur satisfaisants (théorie de la neuromatrice, modèle Biopsychosocial, Enaction).
2. L’ÉVOLUTION DES THÉORIES ACTUELLES
(Perl 2007 ; Moayedi et Davis 2013)
Dans la suite de la logique de Descartes, Von Frey (1895) propose plus tard, la théorie de la spécificité.
Elle suggère qu’il y a des récepteurs périphériques spécifiques à chaque sensation : toucher, froid, chaud, et douleur.
Quand les « récepteurs à la douleur » sont stimulés, ils envoient l’information au cerveau, dans des centres spécifiques, qui produit toujours la sensation de douleur et uniquement de la douleur.

Cette théorie ne prend pas en compte :
- les variations d’intensité de la douleur,
- les processus de modulation de la douleur,
- les changements de perception (le froid douloureux).
Elle ne permet pas d’expliquer non plus les douleurs fantômes, ou encore le phénomène d’allodynie (simple toucher provoquant de la douleur), ou encore l’hyperpathie (douleur continuant après avoir retiré le stimulus nociceptif). (Sluka et al 2009)
Encore une fois, c’est une théorie qui reste encore ancrée chez beaucoup de patients et de praticiens qui continuent de suivre l’équation douleur = dommage tissulaire (redécrite par Sherrington en 1906).
La théorie « disparue » de l’Intensité
C’est une théorie qui a été proposée plusieurs fois au cours du temps (Platon, Darwin). B. Naunyn expérimente en 1854, sur des patients syphilitiques, ayant une atteinte du cordon postérieur de la moelle, des répétitions de faible toucher sous le seuil de perception. Il constate que la sommation de ces stimulations redéclenchent des douleurs.
Erb en 1874, suggère que la douleur survient dans un système sensoriel lorsque l’intensité suffisante a été atteinte, plutôt qu’une modalité de stimulation spécifique.
Par la suite Goldschneider élabore le modèle neurophysiologique de sommation, dans lequel il n’y a pas des voies distinctes pour les stimuli à faible et à haut seuil.
Le nombre d’impulsions dans les neurones détermine l’intensité d’un stimulus.
Les neurones afférents primaires synapsent sur un second neurone à large champ dynamique (Wide Dynamic Range neurone) dans la corne dorsale de la moelle épinière.
A ce niveau , les faibles niveaux d’activité codent pour des stimuli inoffensifs, et des niveaux plus élevés d’activité codent les stimuli nocifs.

Cette théorie rivalise celle de Von Frey, mais fut balayée par les travaux de Sherrington sur les nocicepteurs (1906), faisant perdurer la théorie de la spécificité. Elle apporte tout de même la notion de sommation spatiale et temporelle du stimulus.
La théorie du motif (Pattern Theory)
Parallèlement, plusieurs découvertes successives sur le réseau des récepteurs et fibres nerveuses sous cutanés (Blix et Goldschneider 1884, Nafe 1929, Lele et al 1954) permettent d’élaborer progressivement la théorie du Pattern.
La théorie propose que toute sensation somesthésique (dont la douleur), est produite par un motif spécifique et particulier de mise à feu de neurones.
Le profil de la sommation spatiale et temporelle de ces déclenchements, encode le type de stimulus et son intensité.

La théorie du motif, prend en compte, les sommations temporelle et spatiale, un relai dans la moëlle et des projections centrales non spécifiques.
Ceci étant elle n’aborde pas les modulations (inhibition/facilitation).
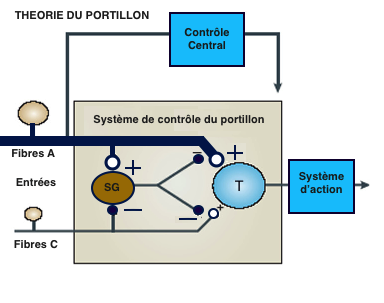
La théorie du portillon (ou Gate Control theory)
En 1965 Melzack et Wall proposent une théorie qui révolutionna la recherche sur la douleur. Ils combinent les concepts de la théorie de la spécificité et de la théorie du pattern.
Ce modèle prend en compte aussi bien les composantes physiologiques et psychologiques de la douleur.
La théorie suggère qu’il y a des terminaisons nerveuses spécialisées, les nocicepteurs (Fibre C et Aδ), dont la réponse est modulée dans la corne dorsale.
Par un mécanisme pré-synaptique, les interneurones de la substance gélatineuse (SG) régulent l’accès des informations d’entrées issues de la périphérie, vers les neurones à convergence situés plus profond à l’intérieur de la corne dorsale de la moelle (T= « trigger cells » ou cellules gâchettes ).
Les fibres myélinisées à large diamètre (Fibres Aα et Aβ) augmentent l’activité de ces interneurones et ferment le portillon.
Les petites fibres (C et Aδ) diminuent le tonus inhibiteur et permettent l’ouverture du portillon, facilitant ainsi l’envahissement des neurones à convergence, et des structures supra-spinales. Ces mécanismes étant soumis au contrôle supra-spinal.
Après plusieurs années de recherches Wall (1978) affine la théorie dans laquelle il y ajoutera la facilitation et l’inhibition descendante :

Malgré de nombreuses critiques, depuis les 40 dernières années, cette théorie a généré une quantité de recherche importante, faisant progresser nos connaissances dans le domaine de la douleur de façon phénoménale.
C’est grâce au Gate Control que l’on a compris que la douleur n’était pas le fait d’un système unidirectionnel spécifique de la périphérie vers le centre, mais bien le fait du Système Nerveux Central. Elle nous a fait prendre conscience que la douleur était multidimensionnelle, et que les traitements ne devaient pas seulement se concentrer sur le Système Nerveux Périphérique, mais devaient aussi moduler le SNC.
La porte vers la neuromatrice (Melzack 1999)

A la fin des années 1980, Melzack ne pouvait pas expliquer les douleurs fantômes avec toutes les théories précédentes. Comment se faisait il que des personnes amputées puissent ressentir des douleurs bien réelles sur le membre qui n’existait plus ?
Les entrées sensorielles n’existant plus sur un membre amputé, Melzack suppose que la douleur est générée par l’activité nerveuse d’un réseau mettant en lien plusieurs structures cérébrales (figure ci dessous).


Ces zones cérébrales sont dépendantes :
- de toutes les entrées sensorielles sensori-discriminatives (cutanées, viscérales, vestibulaires, visuelles…);
- de composantes cognitives et évaluatives (apprentissage, mémoire, expériences passées, attentes, …)
- de composantes motivationelles et affectives (tronc cérébral, thalamus, système limbique)
Après un processus complexe et en fonction de ces informations, différents programmes d’action se mettent en place :
- La perception de la douleur (avec toutes ces composantes sensori-discriminative, cognitive, affective et motivationelle..);
- Des programmes de régulation du stress (axe hyptohalamo-hypophysaire : sécrétions de cortisol, cytokines, endorphines..);
- D’autres programmes volontaires et involontaires qui nous font répondre aux différentes informations d’entrée.
Depuis, des outils comme l’IRM fonctionnelle, ont permis de mettre en évidence quelles étaient ces zones d’activations cérébrales qui s’allument lors d’une expérience douloureuse : l’insula, le cortex cingulaire antérieur, la substance grise périaqueducale, le cortex préfrontal médian et l’aire motrice supplémentaire.
Ces schémas d’activations cérébrales prennent le nom de « neurosignature », terme repris par Lorimer Moseley en « neurotag ».
Ci-dessous un exemple de neurosignature d’activation chez des grands brûlés à qui on fait un soin de la peau qui redéclenche la douleur, on peut observer les aires cérébrales qui s’allument :

L’équipe de Hoffman et al 2004, a expérimenté chez ces patients pendant les soins, la réalité virtuelle. Ceux-ci, jouent à un jeu appelé Snowland, monde imaginaire dans la neige, dans lequel ils doivent évoluer. Pendant ce temps les soins sont effectués.

On peut constater que la neurosignature s’allume différemment (moins importante), et les patients décrivent une intensité de la douleur fortement diminuée :

Pour reprendre l’exemple des douleurs fantômes, sans stimulus sensoriel du membre amputé, un conflit entre la rétroaction visuelle et les représentations proprioceptives de ce membre pourrait entrainer une confusion dans la neuromatrice qui serait génératrice de douleur.
Ramachandran confirme en 1996 la validité de ce modèle en créant la thérapie du miroir, dans le cas des douleurs fantômes. En utilisant un miroir qui créer l’illusion visuelle de son membre amputé, la douleur peut diminuer significativement.
Résumé des théories (schémas ci dessous):
Le modèle du portillon et de la neuromatrice mettent fin aux schémas bi-directionnels (action-réaction) des théories précédentes. Ce modèle circulaire multidirectionnel permet de comprendre l’interaction des différents composants de l’expérience douloureuse. Cette théorie s’inscrit dans le modèle bio-psycho-social de la douleur qui considère les facteurs psychologiques et sociaux en interrelation avec les mécanismes neurophysiologiques impliqués : nociception, croyances, émotions, environnement culturel et social influencent l’expérience douloureuse qui elle-même affecte notre comportement, nos émotions et cela tourne en boucle.
3. DEFINITION ACTUELLE ET LES MODELES DE PRISE EN CHARGE DE LA DOULEUR
Définition de l’International Association for the Study of Pain
« La douleur est une expérience sensorielle et émotionnelle désagréable liée à des lésions tissulaires réelles ou potentielles ou décrites comme telles »
Même si elle n’est pas parfaite, cette définition est très complète. On comprend bien dans cette définition que :
- La douleur n’a pas besoin d’être associé à une atteinte des tissus observables, le danger peut être réel ou potentiel ;
- La douleur est multidimensionnelle, ce n’est pas qu’une sensation mais bien une expérience désagréable avec toutes les dimensions possibles (décrites dans la neuromatrice) : sensorielles, affectives, cognitives.
Le modèle biomédical de prise en charge de la douleur
Ce modèle suppose que toute douleur a une cause physiologique et que tout clinicien devrait être capable de trouver et traiter le problème physiologique.
Dans certains cas ce modèle est approprié. Par exemple quand vous avez mal à la gorge, le médecin diagnostique la cause de ce mal de gorge : provient il d’une simple inflammation? l’origine est elle bactérienne, virale ? Et dans chacune des situations, la cause est traitée, si l’origine est bactérienne, des antibiotiques seront prescrits.
Dans le cas d’un traumatisme avec une fracture par exemple, la gestion médicale du problème apportera des solutions à la douleur le temps de la guérison.
Ce modèle biomédical est donc nécessaire quand on cherche la cause d’une maladie.
Lorsqu’il n’y a pas de lésion (pathologique ou traumatique), que la douleur soit aigüe ou chronique, le modèle biomédical de prise en charge de la douleur est inadapté.
Le modèle Bio-Psycho-Social ou BPS
Ce modèle est une approche complémentaire et alternative au modèle biomédical. Il est particulièrement plus adapté à la douleur chronique, ainsi qu’à la douleur aigüe (quand il n’y a pas de contexte pathologique).
Plusieurs personnes ont participé à l’élaboration de ce modèle et l’ont décrit de différentes façons (Engel, Loeser, Turk, Butler). Le schéma le plus utilisé pour représenter les différents aspects de l’expérience douloureuse est celui de Loeser 1982 (schéma ci-dessous).
- La nociception est le premier composant qui alerte de l’état d’un probable danger tissulaire (nocicepteurs et voies nociceptives);
- Le deuxième composant est la douleur qui correspond au processus d’intégration des centres supérieurs et qui transforme l’information nociceptive en message conscient (expérience sensorielle et émotionnelle désagréable). C’est uniquement à partir de ce moment que les aspects psychosociaux de la douleur entrent en jeu (et pas avant);
- La composante de souffrance dans le modèle de Loeser, correspond à l’état émotionnel de détresse qui peuvent être provoquer par la douleur : peur, anxiété, dépression;
- La composante comportement est décrite par Loeser comme toutes les manifestations extérieures de la personnes qui souffre accompagnant son expérience douloureuse. Ces comportements sont influencés par les expériences passées, les croyances, l’environnement culturel et social.
Le modèle de Turk et al 1999, est intéressant, il change la composante « souffrance » en « évaluation de l’expérience douloureuse ». Quelle importance le patient accorde t-il à sa douleur et du coup quels comportements par rapport à la douleur va-il adopter? Le patient surmonte il le problème, ou catastrophise-t-il le problème? Va-t-il utiliser des comportements de peur-évitement? S’arrête il de travailler ou d’aller faire du sport, de sortir? Ou bien continue-t-il ses activités?
David Butler a repris les travaux de Engel 1977 et fait une comparaison très habile entre le modèle biomédical (BM) et le modèle Bio-Psycho-Social (BPS) :
- Le modèle BM implique la recherche d’une cause, le modèle BPS reconnaît plusieurs causes impliquées (biologique, psychologique, sociologique);
- Le modèle BM se concentre sur les processus biologiques de la douleur, le modèle BPS se concentre sur la douleur et ses conséquences;
- Le modèle BM préconise des traitements passifs (le patient est dépendant du traitement), le modèle BPS préconise une gestion active et une autogestion;
- Le modèle BM perçoit l’activité physique comme nocive, le modèle BPS considère l’activité physique comme moins nocive et l’utilise sous forme de mise en exposition progressive;
- Dans le modèle BM, la recherche se concentre sur des niveaux moléculaires, cellulaires, génétiques et accorde peu d’importance aux neurosciences. Dans le modèle BPS la recherche se concentre au niveau psychosocial avec une contribution importante des neurosciences.
4- PERSPECTIVES
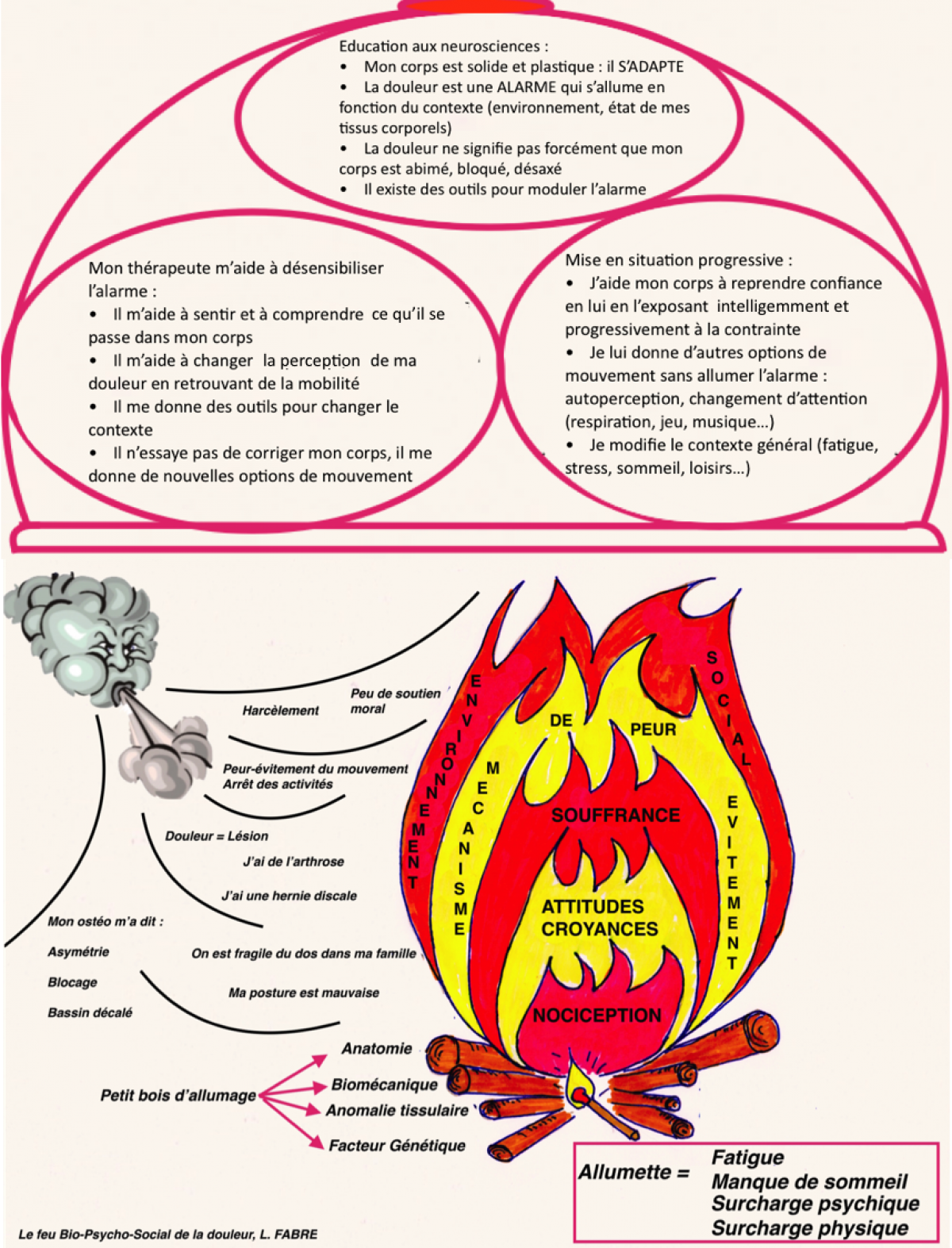
Avec les avancées des 15 dernières années dans la compréhension des mécanismes neurophysiologiques impliqués dans la douleur, de nombreuses options thérapeutiques cohérentes avec ces nouveaux modèles voient le jour : la thérapie du miroir, l’imagerie motrice graduée, la mise en exposition progressive, l’approche par les processus, l’autoperception corporelle, la thérapie comportementale et cognitive, les techniques neurodynamiques, l’éducation aux neurosciences, la thérapie cognitive et fonctionnelle, l’entretien motivationnel, sont autant d’outils avec lesquels peuvent jouer les thérapeutes manuels pour gérer la douleur de leurs patients.
Au delà de ces outils, il y a aussi le démarche de prise en charge en thérapie manuelle. Le modèle de prise en charge le plus avancé de la dernière décennie, et qui est en adéquation avec la neuromatrice et le modèle BPS, est celui de l’Organisme Mature développé par Louis Gifford (schéma ci dessous). Il est dans la pure lignée holistique de la pensée Spinoziste. La douleur est considérée comme une sortie résultant d’un processus complexe qui permet de répondre biologiquement à une menace potentielle des tissus et/ou de l’environnement.

Ce modèle sert encore aujourd’hui de base à de nouveaux modèles émergents qui prennent en compte les processus neurophysiologiques impliqués, notamment le modèle de O’Shaughnessy et Jones :

ou encore le parapluie Bio-Psycho-Social de Greg Lehman de remise en charge d’un segment douloureux :

Le champ des possibles est infini à partir du moment où l’on cherche à mettre en application la compréhension neurophysiologique des processus impliqués chez le patient et qu’on lui permet d’en prendre conscience.
La démarche ne consiste plus à trouver chez le patient des « failles » (voir chapitre 5), mais de trouver avec lui quelles sont ses forces et comment il peut les utiliser pour redevenir autonome.
Les chapitres suivants seront dédiés à la présentation et l’explication des processus neurophysiologiques de la douleur : nociception, modulation, sensibilisation périphérique, centrale….
A bientôt
Laurent
Voici un chapitre optionnel pour ceux qui ont encore un peu de temps et qui sont prêts à changer de paradigme….
NB: les références sont au dessous du chapitre 5.
Continuer à lire … « Neurophysiologie au cabinet, Chapitre 1/2 :Retour aux sources »






 Les patients lombalgiques peuvent souvent témoigner d’une perception de bassin décalé ou d’asymétrie pelvienne.
Les patients lombalgiques peuvent souvent témoigner d’une perception de bassin décalé ou d’asymétrie pelvienne.








