La prise en charge des douleurs liées aux troubles nerveux fait partie du champ de compétence de la thérapie manuelle, ainsi que l’accompagnement et la récupération des neuropathies périphériques (ce dernier étant plus du domaine de la kinésithérapie).
L’examen neurologique est l’outil essentiel dans cette prise en charge car ses intérêts sont multiples.
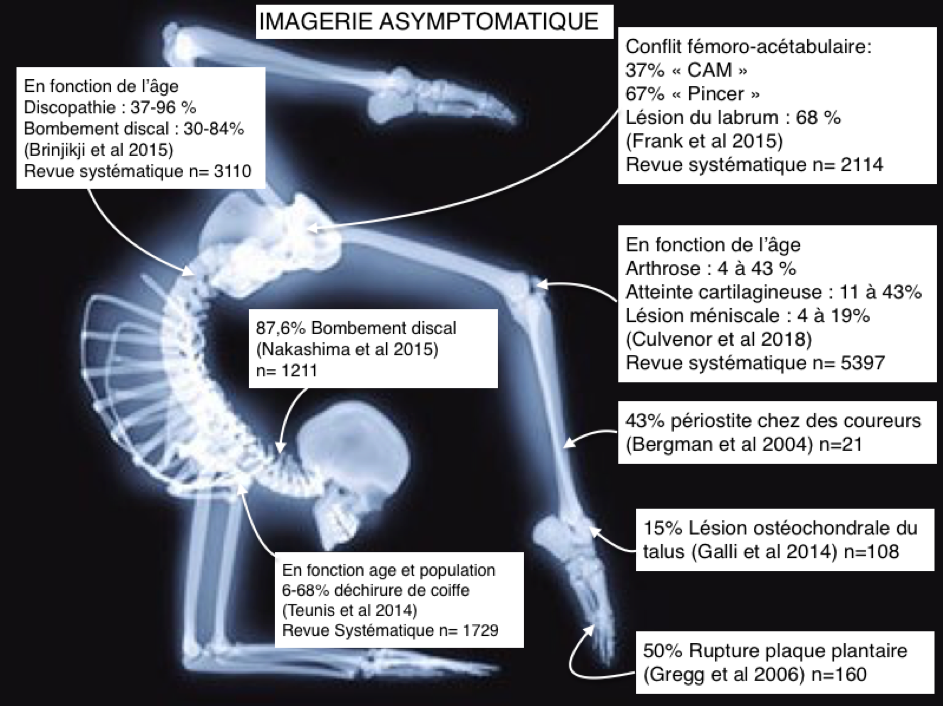
Tout d’abord, quand cet examen neurologique est normal, il permet tout d’abord de rassurer un.e patient.e qui pourrait avoir une représentation de sa douleur assez effrayante comme un nerf « pincé », « bloqué » ou « comprimé », par un disque « écrasé, usé » ou une colonne vertébrale « tassée ».
Ensuite il permet aussi de diagnostiquer un vrai trouble neurologique (myélopathie, radiculopathie, neuropathie…) et d’évaluer l’urgence de la situation.
Enfin quand le problème de nerf est déjà mis en évidence, l’examen neurologique permet le suivi de la récupération, si celle-ci est envisageable.
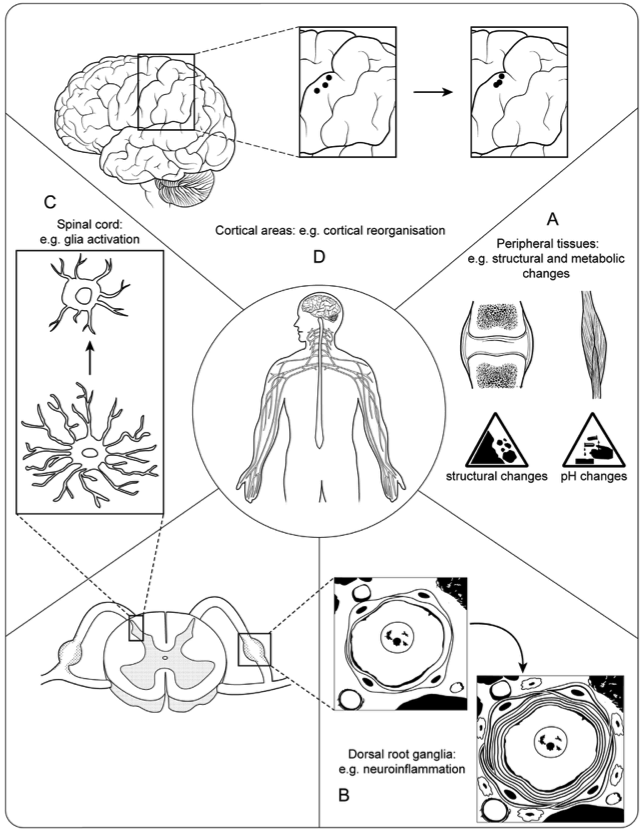
Dans une atteinte nerveuse par compression, plusieurs phénomènes physiopathologiques sont possiblement mis en jeu (ischémie, œdème, neuroinflammation, démyélinisation, sensibilisation centrale…). Ces phénomènes donnent des signes cliniques divers et variés de perte de fonction neurologique (hypoesthésie, perte de force motrice, diminution de réflexe…) et de gain de fonction neurologique (mécanosensibilité neurale, allodynie, hyperalgésie, fourmillement, picotement…)
Ceux-ci sont résumés dans le schéma ci-dessous, traduit et adapté d’A. Schmid et al 2020 :

Ce sont ces symptômes et signes cliniques qui nous permettent d’évaluer la situation globale d’une atteinte nerveuse.
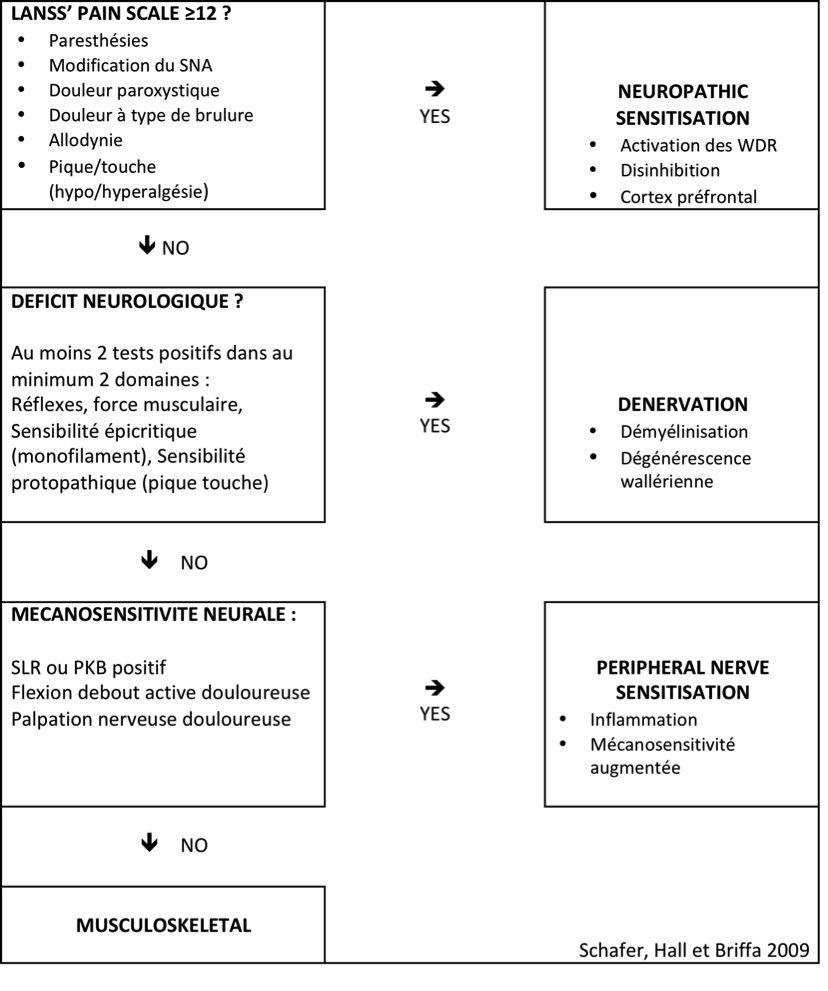
Deux revues de la littérature (Tawa et al 2016 et Tawa et al 2017), concluent que concernant le diagnostic des radiculopathies et des compressions de racines nerveuses, non seulement l’imagerie n’est pas un gold standard (ils conseillent donc de corréler l’imagerie à l’examen neurologique), mais aussi que l’examen neurologique, dû entre autre au faible nombre d’études de précision diagnostic, à la variabilité de réalisation de l’examen et à la mésentente sur l’utilité de certains tests, ne nous permet pas d’établir de règles strictes de réalisation de l’examen neurologique.
C’est dans cet esprit que Bender, Dove et Schmid 2022, proposent dans le JOSPT 6 défis à relever concernant l’évaluation et la prise en charge des neuropathies périphériques, ainsi que des suggestions construites sur des principes neuroscientifiques à jour, afin d’élever le niveau de l’examen neurologique et de surmonter ces défis.
Ils décident de concentrer leur attention essentiellement sur les signes de perte de fonction étant donné que le gain de fonction n’est pas spécifique aux neuropathies.
Associé à cet article ils fournissent généreusement des vidéos de démonstration qui détaillent leurs recommandations : lien
Voici résumé les 6 défis et recommandations proposés par Bender, Dove et Schmid 2020 :
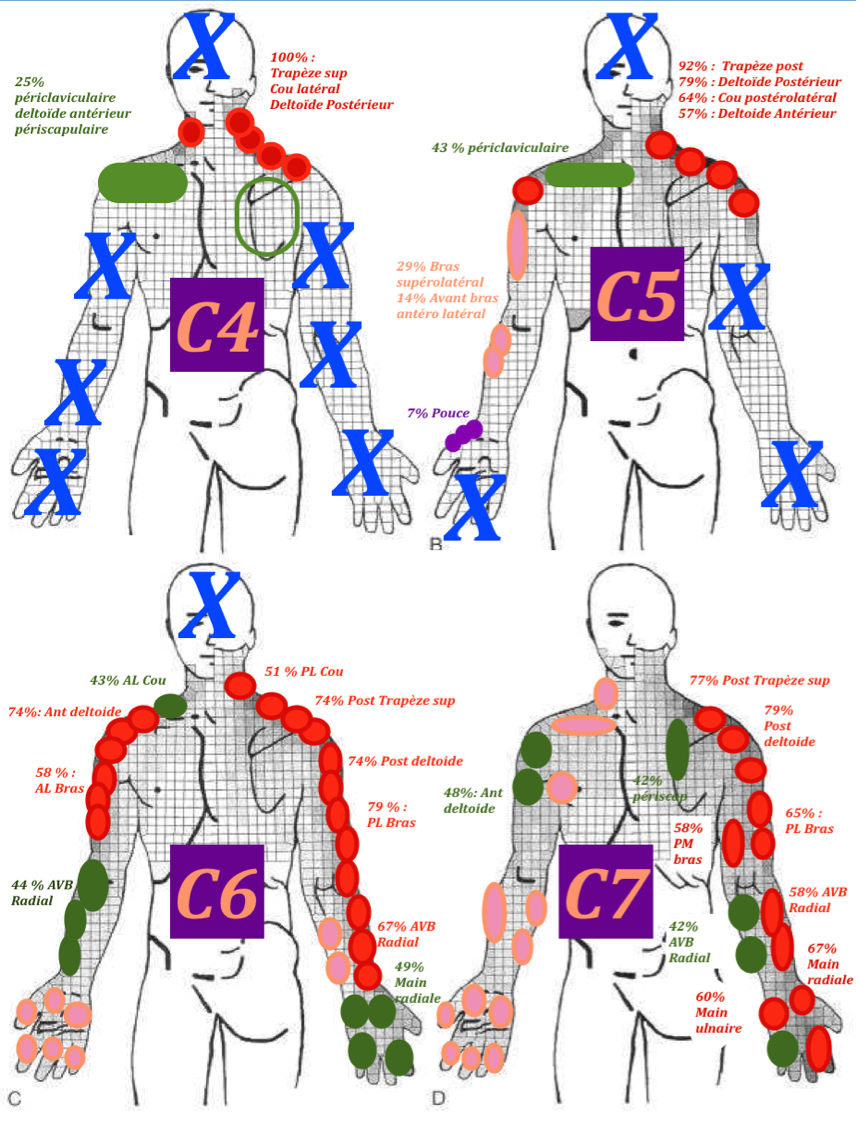
Défi 1 : Repenser l’approche de l’évaluation des dermatomes
Ca fait déjà un bail qu’on en parle !!!
L’examen de la sensibilité se résume souvent à la recherche des zones classiques des dermatomes pour détecter l’atteinte d’une racine et même si c’est plus rapide, cela présente plusieurs limites (dont certaines ont déjà été discutées précedemment) : le chevauchement des racines ne permet pas d’être précis, la prévalence des neuropathies plus importantes que des radiculopathies ne justifie pas que l’on se focalise sur ces zones uniquement.
Recommandation 1:
- Tester la sensibilité selon un schéma circonférentiel avec un coton ou pinceau en faisant deux cercles autour des bras/jambes supérieurs et inférieurs et puis les doigts un par un (palmaire/plantaire et dorsal) afin de couvrir la plupart des dermatomes et des territoires sensitifs (se référer aux vidéos pour plus de détails);
- Quand un changement est identifié, préciser la zone avec une approche en étoile (se référer aux vidéos pour plus de détails).
Défi 2 : Tester toutes les fibres nerveuses (grosses et petites)
C’est non Négociable !!!
Le dépistage neurologique se concentrent traditionnellement uniquement sur le tact épicritique, la force musculaire et les réflexes ostéotendineux. Ces tests fournissent des informations sur les grosses fibres, mais ne donnent pas d’infos sur les 80% des fibres restantes que sont les petites fibres (nociception, chaud/froid). Et pourtant il existe plusieurs situations cliniques ou les neuropathies ne touchent que les petites fibres.
Recommandation 2 :
- Tester la sensibilité nociceptive avec un neurotip (ou une épingle) de la même manière qu’avec le coton (circonférentielle) : se référer aux vidéos pour plus de détails;
- Tester ensuite le chaud/froid (avec une pièce de monnaie) dans la zone anormale détectée avec le neurotip : se référer aux vidéos pour plus de détails;
Défi 3 : La comparaison avec le côté controlatéral
Attention aux pièges !!!
Chez certain.e.s patient.e.s atteints de radiculopathie, traumatisme nerveux ou neuropathie post zostérienne, les mécanismes de perte sensitive semblent s’étendre au côté controlatéral.
De nombreuses neuropathies périphériques peuvent être bilatérales (par exemple, la polyneuropathie diabétique, la sténose spinale lombaire, le syndrome du canal carpien) et elles peuvent aussi masquer les déficits sensitifs et moteurs lors de la comparaison avec le côté opposé.
Recommandation 3 :
Lors de l’interprétation des changements en présence de déficits moteurs ou sensitifs bilatéraux, la comparaison controlatérale n’est plus utile.
- Pour les tests moteurs, l’évaluation d’autres groupes musculaires et réflexes à distance peut fournir des informations supplémentaires. Par exemple chez un.e patient.e âgé.e de plus de 60 ans présentant un douleur irradiante sans déficit sensorimoteur mais avec une abolition bilatérale des réflexes achilléens (ce qui est normale chez environ 35 % des patient.e.s de cette tranche d’âge). Tester d’autre réflexes ou essayer des manœuvres de facilitation (précharge ou Jendrassik) pour affiner la compréhension d’une suspicion ou non d’atteinte neurologique.
- Pour la sensibilité, l’évaluation d’une zone proximale adjacente non affectée (par exemple, l’abdomen, la poitrine, le membre proximal) pourrait apporter des informations supplémentaires dans l’interprétation globale. Par exemple un.e patien.e présentant des douleurs et des fourmillements distaux dans les deux jambes qui pourraient être expliqué par une sténose spinale lombaire, en cas de perte de sensibilité bilatérale, on peut utiliser comme zone de référence l’abdomen ou la partie proximale du membre inférieur pour aider à l’interprétation.
Défi 4 : Les éléments à prendre en compte pour tester le myotome
La fatigabilité !!!
Tout comme pour les dermatomes, il n’y a pas de test musculaire de référence permettant de différencier une atteinte de racine ou d’un tronc nerveux périphérique car il y existe un recouvrement des racines. D’autre part chez les patient.e.s costaud.e.s ou la force est relativement préservée (M4 ou M4+), on pourrait rater une neuropathie/radiculopathie.
Recommandation 4
Afin de différencier un myotome d’un territoire moteur, il suffit de connaitre sa neuroanatomie (NDLR 😉). Plus sérieusement les auteurs donnent un exemple concret lorsque l’on suspecte une racine ou un nerf (entre C8 et nerf radial qui innerve le long extenseur du I) de tester un muscle innervé par le nerf et non par la racine (exemple le brachioradial) et de tester un muscle innervé par la racine et non le nerf (exemple l’abducteur du V).
Pour ne pas rater une fatiguabilité (M4), pensez évaluer la fonction motrice avec un effort physique ou en utilisant des tests répétés et les interpréter dans le contexte des autres résultats.
Défi 5 : Interpréter les résultats des réflexes
Prendre du recul !!!
Deux informations importantes à propos des réflexes :
- Il n’existe pas de couverture complète des niveaux segmentaires par les réflexes;
- Ils ne fournissent pas d’informations précises sur le niveau touché (environ 30% des patient.e.s présentant une radiculopathie L5 ont un réflexe patellaire réduit).
Recommandation 5
Même si les peuvent donc fournir des informations objectives importantes, il est important d’interpréter les résultats dans le contexte d’un examen neurologique complet et d’un cadre de raisonnement clinique solide.
Défi 6 : Celui du suivi…
Quantifier, Quantifier, QUANTIFIER !!!
Tout comme l’on prend des marqueurs et que l’on quantifie la douleur ou bien les amplitudes pour mesurer les progrès ou la détérioration dans le champ musculo-squelettique, nous devrions en faire de même pour le système nerveux périphérique. Cela pourrait nous permettre de motiver/rassurer un patient quand cela s’améliore (car la régénération nerveuse prend du temps) ou de le réorienter si cela stagne ou si cela se détériore.
Recommandation 6
+ Il existe des solutions pratiques et peu onéreuses pour aider les cliniciens à quantifier l’étendue des déficits sensitifs (monofilaments, Diapason Rydel Seiffer, neuropen…) :

+ Cartographier la zone de perte sensitive;
+ Pour la motricité utiliser l’échelle l’échelle à 5 points du British Medical Research Council ou un dynamomètre;

+ Pour le test des réflexes même si la validité et la fiabilité des échelles est inconnue chez les patient.e.s atteint.e.s de neuropathies, l’échelle Normal-Aboli-Réduit-Hyper peut être utilisée pour quantifier.
En conclusion:
Ces recommandations sont du pain béni pour améliorer notre approche des neuropathies. Elles proposent une méthode simple pour évaluer et quantifier les données pour pouvoir les interpréter dans un cadre d’un raisonnement clinique cohérent et solide. J’ai assisté à un séminaire d’A. Schmid en 2018 et depuis ma compréhension clinique s’est vraiment affinée ainsi que ma prise en charge.
Si vous avez déjà assisté à un séminaire organisé avec Anaïs Rot, Bryan Littré et/ou moi-même, vous savez déjà que nous pratiquons cette évaluation mais que nous y ajoutons aussi un élément en plus dans ce bilan.
Pour ceux qui ne nous ont pas encore rencontré, nous vous proposons donc un septième défi avec une suggestion/recommandation non référencé pour l’instant 😉 :
Défi Bonus : Le bilan en charge
Un véritable « game changer » !!!
Il existe aujourd’hui dans la littérature des preuves que certain.e.s patient.e.s présentant des imageries standards normales avec des symptômes positionnels (perte de fonction, douleur). On arrive chez eux.elles à corréler la pathoanatomie aux symptômes uniquement quand on leur fait des imageries dynamiques en charge.
Proposition bonus :
- Faites votre examen clinique en charge dans la position des symptômes
- Modifiez la position de charge et comparez : exemple d’un.e patient.e qui présente des douleurs irradiantes dans le membre inférieur associées à des engourdissements en position allongée ou debout, chez qui vous retrouvez une perte de sensibilité et de force que vous quantifiez en position debout. Refaite le bilan neurologique en flexion assis et requantifiez la force et la sensibilité, si elle est améliorée cela vous indique que l’ischémie n’est que transitoire et cela vous donne un début de solution.
Si vous souhaitez venir vous amusez avec nous sur la prise en charge des douleurs liées aux troubles de nerveux c’est ici.















 Voici en conclusion les mots de Louis Gifford :
Voici en conclusion les mots de Louis Gifford :

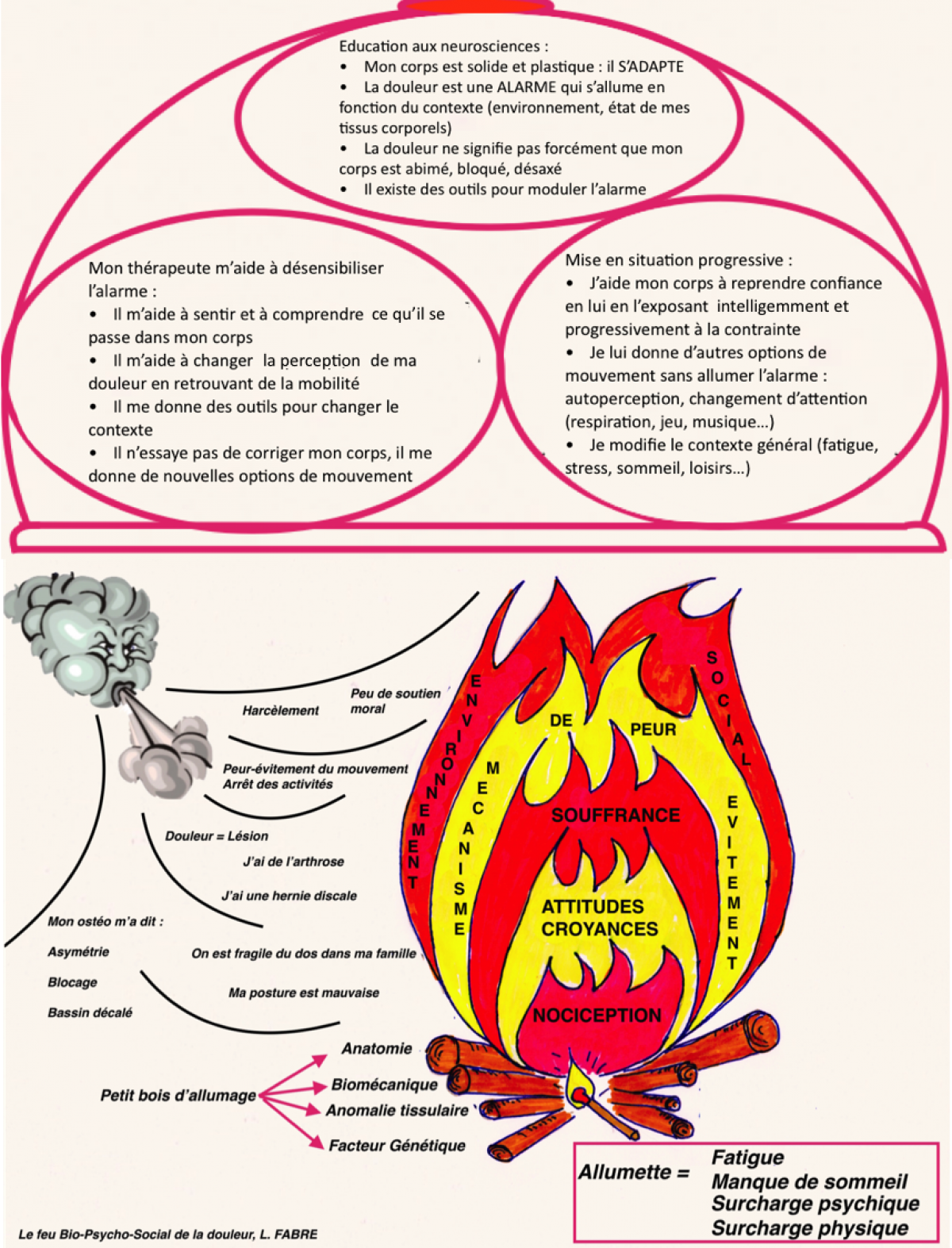
 Les patients lombalgiques peuvent souvent témoigner d’une perception de bassin décalé ou d’asymétrie pelvienne.
Les patients lombalgiques peuvent souvent témoigner d’une perception de bassin décalé ou d’asymétrie pelvienne.
