Ce post fait suite au précédent « ce qu’il faut savoir sur les tendinopathies » (traduit du Dr P. Malliaras) dont les conseils sont tirés d’une compréhension nouvelle sur la physiologie du tendon et des dernières recherches.
En 2009 Jill Cook et Craig Purdam présentent un modèle pathologique pour expliquer la présentation clinique de la tendinopathie induite par la charge.
Jusqu’à présent ce modèle de compréhension est le plus à jour en terme de preuves histologiques et d’applications thérapeutiques concrètes.
Ce modèle à été revu en 2015 par un update.
Le post ci dessous est à but informatif afin que les thérapeutes puissent comprendre le modèle physiopathologique de la tendinopathie.
- Le Tendon normal :
Le tendon est une structure complexe, constitué de fibres collagène au sein d’une matrice extra cellulaire.
Les facteurs clés du tendon sont les tenocytes qui produisent cette matrice extra cellulaire.
Entre les fibres de collagène , la décorine (protéoglycane) est maintenue par des chaines de GAG, permet la viscoélasticité du tendon.

Image remaniée disponible sur la vidéo explicative ici
Cette structure permet de réagir à la mise en charge. Lors d’une mise en charge normale avec des phases de réccupération, l’activité cellulaire est stimulée et le tendon renforce progressivement sa structure.
Cette configuration permet au tendon de s’adapter et de résister à la charge de 8 fois le poids du corps (c’est un truc à dire au patient pour lui donner confiance !!)

- Stade 1 : Tendinopathie réactive
Quand le tendon est soumis à la charge l’espace entre les fibres de collagène est réduit et cela augmente la pression extra cellulaire.
Si celle ci est répétée dans le temps (sans phase de repos permettant la protéolyse), elle pourrait être à l’origine de la réorganisation cellulaire que l’on remarque dans les tendinopathies.
La mécanotransduction modifie la forme des tenocytes. Cela augmente la production d’agreccan (protéoglycane plus grosse et hydrophyle). Les cellules imbibent d’eau la matrice extra cellulaire.
Celle-ci augmente et écarte les fibres de collagène, c’est pour cela que le tendon s’épaissit. Il n’y a pas de présence de cellules inflammatoires ni d’oèdeme.
Les tenocytes libèrent des substances nociceptives (acetylcholine et glutamate) qui peuvent être source de douleur.

Image remaniée disponible sur la vidéo ici
A ce niveau l’état du tendon est intacte et réversible, Cook et Purdam décrivent ce stade comme « une adaptation à court-terme liée à la surcharge qui épaissit le tendon, réduit le stress et augmente la raideur »
Cette adaptation à court terme se voit dans plusieurs cas cliniques :
- La répétition de mise en charge trop importante sur un tendon normal;
- La mise en charge d’un tendon qui n’a pas l’habitude de la charge ((stress shielded);
- Un choc direct sur le tendon (ex : pattellaire).
Il est intéressant de noter que si un tendon est protégé de toute charge (« stress shielded »), il sera métaboliquement moins apte à réagir à une charge anormale.
La démarche de récupération implique :
- Réduire la charge en compression directe du tendon et en tension (donc pas d’étirement !!!)
- Une remise en charge adaptée et progressive en étant attentif à l’état de sensibilisation de la zone.
- Effet antalgique :
- Bien qu’il n’y ait pas d’inflammation l’équipe de Cook et Purdam ne sont pas contre l’utilisation d’AINS en phase aigüe à visée antalgique, mais leur avis n’est pas partagé.
- Les exercices isométriques ont aussi un effet antalgique.

Les zones de compression de tendons ont été décrites par Cook et Purdam 2012 :

Et ils donnent des conseils pour modifier ces compressions avec le niveau d’efficacité correspondant :

Les points clés à retenir (Magnusson et al 2010, Cook et Purdam 2009) :
- Les tendons sont des structures métaboliquement actives qui répondent à la mise en charge;
- La mise en charge entraine une création de proteïnes et une destruction de collagène;
- Sans un repos suffisant (de 24H après l’effort), la perte de collagène peut entrainer une faiblesse dans la structure du tendon;
- Il n’y a pas d’œdème inflammatoire car la tendinopathie n’est pas un processus inflammatoire (c’est pour cela que le terme de tendinite est abandonnée);
- Une néovascularisation et la création de nerfs pendant la phase réactive de la tendinopathie disparaît avec la guérison;
- La pathogénèse de la tendinopathie peut être accélérée par la surcharge répétée.
- Stade 2 : Tendon Remanié
Lors de cette phase, il apparaît les changements structurels réversibles du type :
- Augmentation du nombre de cellules (chondrocytes et myofibroblastes)
- Augmentation de toutes les protéoglycanes, en général.
- Production de collagène de type 3
- Croissance d’une néovascularisation à l’intérieur de la matrice
- Croissance de fibres nerveuses sensibles à la substance P

Cette pathologie a été retrouvé chez les jeunes sportifs, mais peut aussi apparaître dans différentes populations en fonction de l’âge et du contexte de mise en charge (les personnes agées raides peuvent développer ce type de modification sous faible charge).
Ces tendons sont épaissis avec des changements plus localisés dans une zone du tendon et sont diagnostiqués par l’échographie.
Une certaine réversibilité de la pathologie est encore possible avec la gestion de la charge et l’exercice pour stimuler la structure matricielle.
- Stade 3 : Tendinopathie dégénérative
Les changements structurels deviennent permanents avec moins d’activité cellulaire.
Le collagène de type III remplace le collagène de type I : ces fibres sont plus fines et plus fragile, donc mois résistantes à la mise en tension et à la mise en charge.
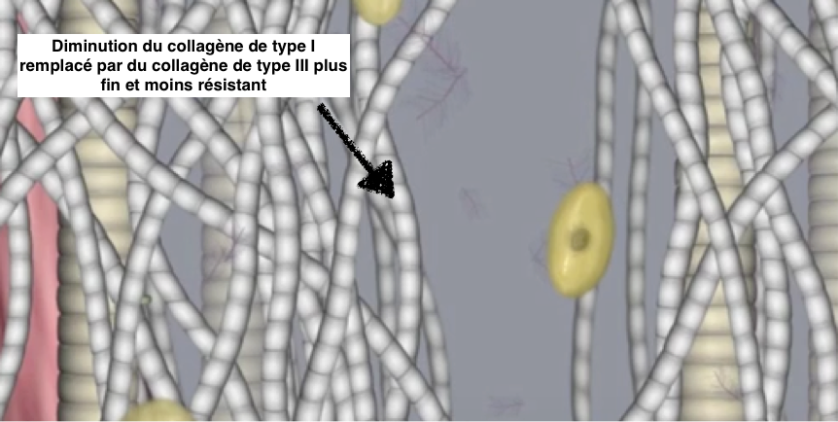
Il y a peu de capacité de réversibilité des changements pathologiques à ce stade. Il existe une hétérogénéité considérable de la matrice dans ces tendons, avec des îlots de pathologie dégénérative intercalés entre d’autres stades de la pathologie et du tendon normal.
La récupération n’est pas impossible car certaines études ont montrées certains changements avec une mise en charge adaptée mais la récupération morphologique ne peut pas être complète.
Ce stade n’est pas forcément symptomatique (de nombreuses études montrent ces anomalies sur de patients asymptomatiques).
Ceci étant les parties dégénératives du tendon apparaissent mécaniquement silencieuses et structurellement incapables de transmettre la charge de traction, ce qui peut entraîner une surcharge dans la partie normale du tendon et se traduire par une tendinopathie réactive dans la partie non atteinte (Cook et al 2015) :

Le cas clinique se présente souvent chez un patient qui présente un tendon sensible depuis quelques temps, et qui remarque une zone plus dure et noduleuse à la palpation. Si dans le même temps la douleur augmente proportionnellement à l’entrainement, le patient pourrait développer une tendinopathie réactive sur un tendon dégénératif chronique.
Dans ce cas les principes liés à la prise en charge de la tendinopathie réactive s’appliquent : gestion de la charge (évitement compression/tension), démarche antalgique (médicaments, isométriques) jusqu’à la disparition de la douleur.
Pour un tendon douloureux chronique sans augmentation soudaine de douleur, il sera conseillé, pour modifié la structure du tendon de faire un mix avec : un travail sur la modification de la charge, des exercices (isométriques/exentriques) de renforcement et une remise en situation progressive au sport pratiqué.
Dans ce cas il est important de noter quels sont en pratique les situations qui aggravent les symptômes pendant l’entrainement (le workbook de Greg Lehman peut être très utile).
Les phases de repos seront tout aussi importantes (3 jours entre les efforts intenses mais certains sportifs n’auront besoin que d’un jour)
4. La prise en charge en thérapie manuelle, quoi faire et que disent les preuves ?
Tout d’abord pour résumer la prise en charge selon le continuum (figure ci-dessous) :
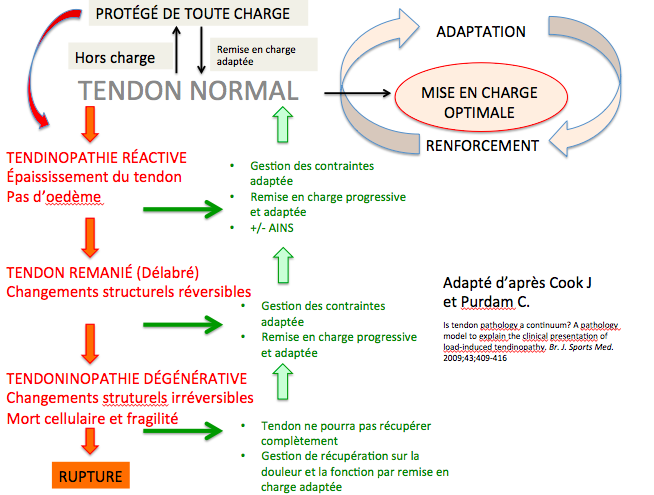
Elle est doit être guidée par le stade dans lequel le tendon se situe.
Cook et Purdam le décrivent ainsi en quelques mots : « une personne âgée avec un tendon dur et noduleux a plus de chance de développer un tendon dégénératif, inversement, un jeune athlète après une surcharge aigue avec un gonflement fusiforme de son tendon a plus de chance d’avoir une tendinopathie réactionnelle ».
Pour comprendre qu’est ce peut apporter la thérapie manuelle passive dans la prise en charge dans la tendinopathie :
- Il faut d’abord constater que l’exercice et la remise en charge adaptée sont le plus efficace, et que la thérapie manipulative passive (massage, manipulation, ultrason…) ne fonctionne pas ou même entretient la tendinopathie (voir post précedent )
- Et c’est tout a fait logique lorsque l’on regarde les phénomènes histologiques des différents stades de la tendinopathie, le tendon se renforce par la mise en charge (donc par de l’actif et non du passif).
- D’autre part les techniques passives n’accélèrent pas la guérison des tissus et même si il fallait croire que les techniques ostéopathiques peuvent aider à « drainer » l’inflammation, il n’y a pas d’inflammation dans la tendinopathie, ce n’est donc pas justifié.
Que pourrait donc bien faire un ostéopathe de plus qu’un kinésithérapeute dans la prise en charge d’une tendinopathie sachant que ce dernier est bien plus compétent que lui en terme de protocole de remise en charge et d’exercices (isométrique, excentrique, contrôle moteur, force, puissance, endurance, variabilité etc…) ?
Pour information voici l’exemple d’un programme de physiothérapie sur la prise en charge des tendinopathies achiléennes (Sibernagel et Crossley 2015) :

En 2015 Cook et al revisitent leur modèle de départ et soulèvent tout de même un point important. Les caractéristiques structurelles de modifications pathoanatomiques du tendon ne suggèrent pas qu’il existe une relation directe entre la structure, la douleur et la dysfonction. Il existe pléthore d’études sur des sujets asymptomatiques montrant des anomalies structurelles sans douleur (voir nociception versus douleur)
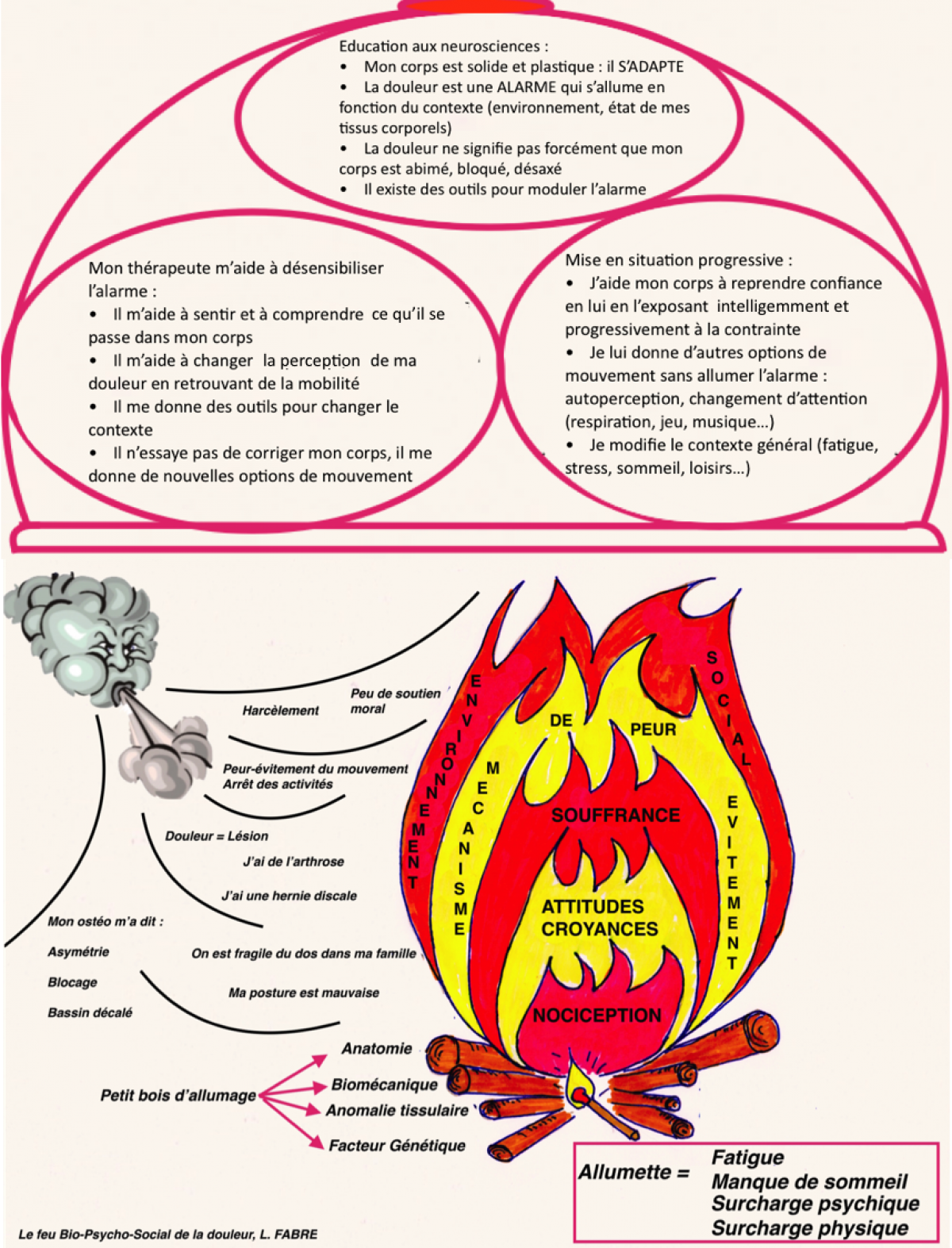
Dans une tendinopathie il s’agit de gérer la structure, la fonction et LA DOULEUR.
Cette douleur peut empécher la bonne récupération de la fonction et de la structure si elle n’est pas bien gérée. Rappelez vous des composantes de la douleur dans le modèle Bio-Psycho-Social : la catastrophisation, la peur, la souffrance, la détresse… que cette douleur peut entrainer. Dans ce cas la douleur peut maintenir un cercle vicieux et il est important de faire sentir au patient que son corps peut aller mieux.
Greg Lehman dans son modèle de parapluie BPS, propose avant de remettre en charge de désensibiliser le système nerveux.

C’est dans la partie de désensibilisation que la thérapie manuelle passive pourrait avoir un rôle à jouer : diminuer la sensibilisation du système d’alarme.
Les techniques passives de thérapie manuelle permetteraient de modifier la sensibilisation du système d’alarme.
En effet elles pourraient créer un changement de perception transitoire (actions neurobiologiques périphériques et centrales) qui permettrait : une meilleure mobilité, moins d’allodynie, une diminution des symptômes, des modifications sensori-motrice…(Bialosky 2009, Sampath 2015, Lascurain 2016, D’Alessandro 2016 )
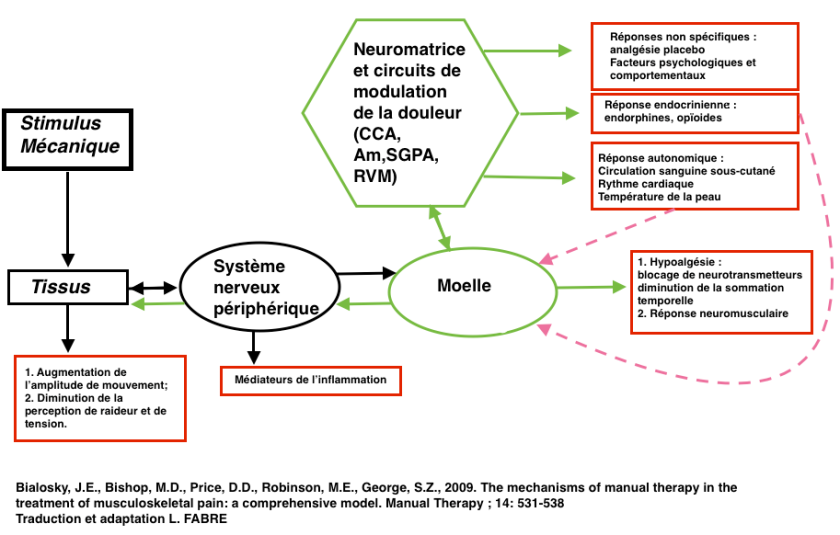
A mon humble avis, c’est bien la seule contribution que l’ostéopathe pourra apporter à un patient souffrant d’une tendinopathie : du confort dans la perception de sa manière de bouger avec moins de douleur.
Ce qui dans certaines situations peut être très complémentaire d’une réhabilitation qui pour n’importe quelle raison peut stagner.
Le danger est de faire croire au patient que notre traitement va le soigner, ou même l’aider à récuperer plus vite : c’est tout simplement faux et surtout le patient pourrait croire qu’il a besoin de thérapie passive pour guérir.
Le pire serait de lui faire croire que sa tendinopathie s’est installée à cause d’un « pseudo-déséquilibre » biomécanique que nous aurions la prétention de corriger, ou encore que nos manipulations le protègent d’une future tendinopathie.
Rappelez vous que le corps est solide et adaptable : un tendon achilléen peut supporter 8 fois le poids du corps alors que dans la course à pied lors de l’appui monopodal, il n’est soumis qu’à 2,5 fois le poids de son corps.
Mon conseil, est que si vous connaissez un kinésithérapeute à côté de chez vous qui est sensibilisé au modèle de Cook et Purdam, confiez lui la prise en charge de la réhabilitation de la tendinopathie. Il sera bien plus à jour que vous sur les différentes options de prise en charge (y compris l’échographie du tendon).
Accompagnez simplement vos patients quand ceux-ci en sentent le besoin au cours de leur réhabilitation en étant conscient de l’état du tendon (réactionnel ou dégénératif).
Si ce n’est pas le cas vous pouvez vous former sur ces approches auprès de Jill Cook et Ebony Rio ou encore Eyal Lederman ou Ben Cormack.
 Voici en conclusion les mots de Louis Gifford :
Voici en conclusion les mots de Louis Gifford :
« Si votre thérapeute ne fait qu’un “TRAITEMENT PASSIF” et oublie la partie active de réccupération fonctionnelle (i.e comment bouger et réccupérer progressivement), alors de mon point de vue, VOUS PERDEZ VOTRE TEMPS.”
Bialosky, J.E., Bishop, M.D., Price, D.D., Robinson, M.E., George, S.Z., 2009. The mechanisms of manual therapy in the treatment of musculoskeletal pain: a comprehensive model. Manual Therapy ; 14: 531-538
Cook JL etPurdam CR. Br J Sports Med 2009;43:409–416. doi:10.1136/bjsm.2008.051193
Cook JL, et al. Br J Sports Med 2016;0:1–7. doi:10.1136/bjsports-2015-095422
Cook JL, Rio E, Purdam CR, et al. Br J Sports Med Published doi:10.1136/ bjsports-2015-095422
D’Alessandro G, Cerritelli F and Cortelli P (2016) Sensitization and Interoception as Key Neurological Concepts in Osteopathy and Other Manual Medicines. Front. Neurosci.
Lascurain et al 2016. Mechanism of Action of Spinal Mobilizations A Systematic Review. SPINE Volume 41, Number 2, pp 159–172
Magnusson SP, Langberg H, Kjaer M. The pathogenesis of tendinopathy: balancing the response to loading. Nat Rev Rheumatol 2010;6:262–8.
Sampath et al. Measureable changes in the neuro-endocrinal mechanism following spinal manipulation. Medical Hypotheses 85 (2015) 819–824
Sibernagel et Crossley A Proposed Return-to-Sport Program for Patients With Midportion Achilles Tendinopathy: Rationale and Implementation J Orthop Sports Phys Ther 2015;45(11):876-886. Epub 21 Sep 2015. doi:10.2519/jospt.2015.5885